A cavidade bucal é considerada a porta de entrada para uma grande variedade de microrganismos que podem desenvolver diversas patologias, entre elas as infecções fúngicas. Elas são bastante comuns e recorrentes na cavidade bucal e se manifestam diante de condições de desequilíbrio.
Sabe-se ainda que as infecções fúngicas podem se manifestar a qualquer momento na cavidade bucal. Logo, é fundamental que cirurgiões-dentistas tenham conhecimento sobre a etiologia, as manifestações clínicas, o diagnóstico, o tratamento e a prevenção dessas doenças.
A seguir, confira mais informações sobre as infecções fúngicas mais comuns que acometem a cavidade bucal.
O que são infecções fúngicas na Odontologia?
São infecções causadas por fungos que acometem a cavidade bucal, apresentando-se como quadros locais nos tecidos orais ou como doenças sistêmicas fúngicas com manifestações orais.
Essas condições podem refletir desequilíbrios sistêmicos importantes e impactar na qualidade de vida dos pacientes.
Quais são os fatores de risco para infecções fúngicas na Odontologia?
Diversos fatores contribuem para o desenvolvimento dessas infecções, sendo os principais:
- Higiene oral deficiente: o acúmulo de biofilme na cavidade oral, na superfície dental e em dispositivos odontológicos como prótese e aparelhos removíveis, favorece o crescimento de fungos;
- Uso prolongado de medicamentos: alguns fármacos, como corticoide e antibióticos alteram o equilíbrio da microbiota;
- Imunossupressão: quadros como HIV, quimioterapia, transplante de órgãos e doenças autoimunes reduzem a capacidade de defesa do sistema imunológico;
- Diabetes: pacientes descompensados apresentam maior risco de infecções fúngicas;
- Alterações hormonais: como as que ocorrem na gestação, puerpério e menopausa desequilibram a flora microbiana, diminuindo a defesa local;
- Xerostomia: a saliva tem função protetora e a diminuição do fluxo salivar favorece o crescimento microbiano.
Por isso, o dentista possui um papel fundamental nas prevenção, diagnóstico e manejo clínico que infecções fúngicas na cavidade oral, pois podem ser um indicativo de comprometimento sistêmico.
Leia também: Atendimento odontológico a gestantes: Saiba tudo!
Como prevenir doenças fúngicas na cavidade oral?
A prevenção é feita por meio de controle dos fatores de risco e acompanhamento do paciente:
- Orientação de higiene oral;
- Desinfecção adequada de próteses e aparelhos removíveis;
- Controle de doenças sistêmicas;
- Uso de medicações somente sob prescrição;
- Tratamento multidisciplinar.
Evitar o surgimento e recidiva de doenças fúngicas é fundamental para evitar desequilíbrios sistêmicos e promover a qualidade de vida dos pacientes.
Como é feito o diagnóstico de doenças fúngicas na cavidade oral?
As doenças fúngicas mais comuns nos tecidos orais são candidíase, paracoccidioidomicose e histoplasmose.
Apesar de apresentarem sinais e sintomas distintos, as ferramentas de diagnóstico são:
- Anamnese: avalia histórico odontológico, doenças sistêmicas, hábitos e medicações de uso frequente;
- Exame clínico: avalia a saúde bucal do paciente e a manifestação de sinais e sintomas orais;
- Exames laboratoriais: biópsia, citologia espoliativa e testes sorológicos são importantes para a identificação dos microorganismos e da influência de condições sistêmicas.
A seguir, vamos apresentar as principais infecções fúngicas odontológicas, abordando características clínicas, diagnóstico, tratamento e terapêutica medicamentosa, além da prevenção dessas patologias.
Candidíase Oral
A candidíase, popularmente conhecida como sapinho, é a infecção fúngica mais comum da cavidade bucal. Esta é causada por um fungo saprófita do gênero Candida sp., que inclui oito espécies.
A mais comum é a Candida albicans, a qual faz parte da microbiota bucal na forma de levedura, não patogênica.
Contudo, diante de condições de desequilíbrio, esses microrganismos assumem a forma filamentosa (hifa) patogênica, adquirindo melhores condições para penetrar na mucosa oral.
Vários fatores podem predispor as condições de desequilíbrio, sendo divididos em dois grupos: fatores gerais e fatores locais.
Fatores Gerais
Os fatores gerais estão diretamente relacionados à condição imunológica do indivíduo.
Sendo assim, são considerados mais propensos:
- Recém-nascidos e idosos, devido à imunidade imatura ou reduzida;
- Pacientes com câncer;
- Pacientes com diabetes melito;
- Pacientes com hipotireoidismo;
- Pacientes HIV positivos;
- Indivíduos com outras comorbidades ou até mesmo aqueles que estejam fazendo uso de antibióticos de largo espectro.
Fatores Locais
Já em relação aos fatores locais que acometem diretamente a cavidade bucal, devem ser considerados:
- Uso de próteses dentárias antigas e/ou com higienização deficiente;
- Perda de dimensão vertical;
- Acidez salivar;
- Xerostomia;
- Hipossalivação;
- Entre outros.
Manifestações clínicas da candidíase oral
A candidíase pode apresentar-se de diversas formas clínicas, variando de acordo com o fator predisponente, sendo elas:
- Candidíase pseudomembranosa: apresenta-se como placas brancas que lembram “leite talhado” as quais podem ser raspadas com uma espátula ou compressa de gaze.
Vulgarmente conhecida como “sapinho”, acomete principalmente mucosa jugal, dorso de língua e palato. Na maioria dos casos é indolor, podendo provocar apenas alteração de paladar ou sensação de queimação.
- Candidíase eritematosa: se manifesta como manchas avermelhadas associadas a uma forte sensação de ardor, principalmente na língua.
Quando a candidíase eritematosa está associada ao uso de próteses dentárias pode ser chamada de “estomatite protética”, apresentando pontos avermelhados na região palatina.
- Quelite angular: também é uma forma de candidíase, que acomete o ângulo da cavidade bucal, provocando fissuras e áreas eritematosas na região.
É mais comum em pacientes que apresentam perda de dimensão vertical, o que favorece o acúmulo de saliva e microrganismos no local.
- Glossite romboide mediana: apesar de ter sido considerada um distúrbio do desenvolvimento por muito tempo, atualmente é reconhecida como um tipo de candidíase que provoca atrofia das papilas centrais do dorso da língua.
- Candidíase hiperplasia: tipo incomum, caracterizada por placas brancas ou mistas que não são removidas por raspagem.
Para facilitar a compreensão, segue quadro comparativo sobre a classificação da candidíase oral:
| Tipo de candidíase | Manifestação clínica |
| Pseudomembranosa | Placas brancas removidas por raspagem |
| Hiperplásica | Placas brancas ou mistas não removíveis por raspagem |
| Eritematosa | Manchas avermelhadas associadas à ardência forte |
| Quelite Angular | Fissuras e áreas eritematosas na comissura labial |
| Glossite Romboide Mediana | Atrofia das papilas centrais do dorso da língua. |
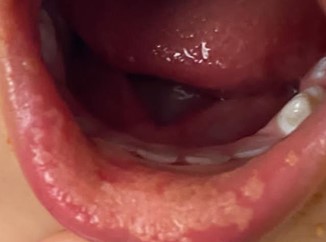
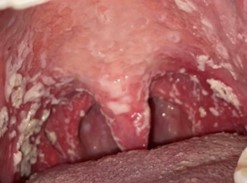
Diagnóstico da Candidíase Oral
O diagnóstico da candidíase geralmente é feito com base nos aspectos clínicos, e pode ser confirmado por meio de exames complementares como a citologia esfoliativa ou biópsia.
Tratamento da Candidíase Oral
O tratamento da candidíase inclui o uso de medicamentos antifúngicos bem como a identificação e eliminação do fator predisponente, seja ele geral ou local.
Há diversos medicamentos antifúngicos que podem ser utilizados. No entanto, vale ressaltar que preferencialmente o tratamento da candidíase bucal deve ser tópico.
No tratamento tópico, os medicamentos mais utilizados são:
- Nistatina solução oral: uma colher de sopa do medicamento deve ser colocada na boca, bochechado e posteriormente deglutido, de 3 a 4 vezes ao dia.
- Cetoconazólicos gel: a forma de gel permite que o medicamento seja colocado na região e mantido por mais tempo na boca.
Para o tratamento sistêmico, pode ser utilizado:
- Fluconazol por via oral, 1 comprimido de 200mg uma única vez. Se necessário, repetir a dose com intervalo mínimo de uma semana.
Como prevenir candidíase na cavidade bucal?
As medidas preventivas para candidíase incluem:
- Higienização adequada da cavidade bucal e das próteses dentárias;
- Substituição de próteses antigas com mais de 5 anos de uso;
- Evitar a utilização de antibióticos de largo espectro sem indicação;
- Evitar o tabagismo;
- Limitar a ingestão de alimentos ricos em açúcar e leveduras;
- Estar atento às condições sistêmicas em geral.
Paracoccidioidomicose oral
A paracoccidioidomicose, antigamente chamada de Blastomicose Sul Americana, é uma doença sistêmica causada pelo fungo Paracoccidioides brasiliensis, o qual tem como habitat o solo e vegetação rasteira.
Geralmente acomete trabalhadores rurais que manipulam o solo ou até mesmo que possuem o hábito de colocar capim ou gravetos na boca.
O fungo presente no solo é inalado e se instala na região dos pulmões. Portanto, a transmissão não depende de vetores ou reservatórios e não ocorre de forma direta
O fungo é dimórfico, sendo inalado na forma de esporos e depois de infectar o indivíduo se transforma na forma de levedura, a qual é patogênica.
Manifestações clínicas e orais
A inalação do fungo leva à infecção mesmo que sem a manifestação ativa da doença, pois esta depende da virulência do microrganismo, da condição hormonal e da condição imunológica do indivíduo.
Primeiramente o fungo provoca uma lesão pulmonar bilateral e simétrica, dando o aspecto radiográfico de “asa de borboleta”.
Quais são as manifestações orais da Paracoccidioidomicose?
A manifestação secundária acomete pele e cavidade bucal, apresentando-se com:
- “lesões infiltrativas, ulceradas, eritematosas e de aspecto moriforme (semelhante à superfície de uma amora);
- Pode envolver gengiva, rebordo alveolar, língua, palato e lábios.
O curso da doença na cavidade bucal é lento, as lesões são indolores e sangrantes ao toque.
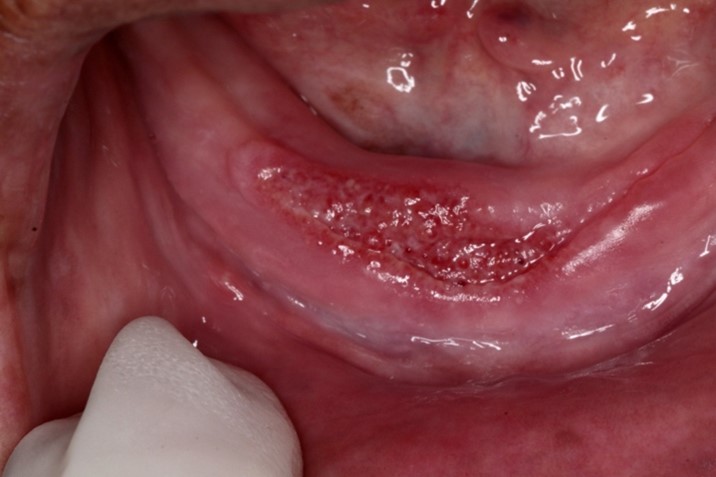
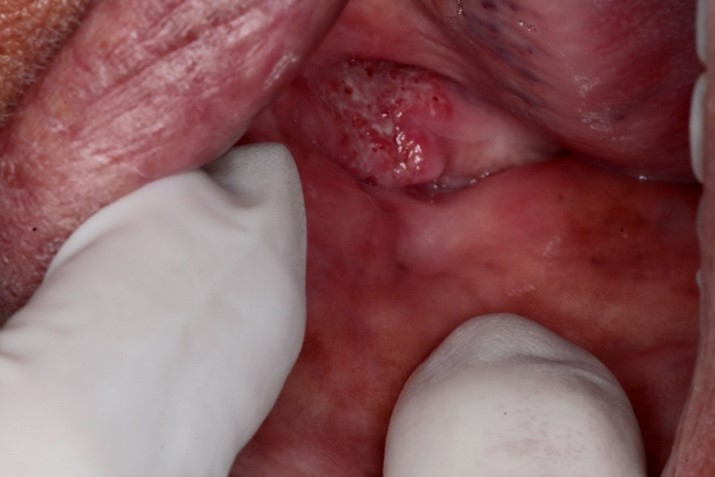
Foto A e B: Lesões ulceradas, eritematosas, de aspecto moriforme, assintomáticas, acometendo rebordo alveolar inferior na região anterior e posterior. Paciente do gênero feminino, 62 anos, na menopausa, lavradora rural. Além das lesões bucais, a paciente relatava tosse persistente e lesões na pele da região das pernas.
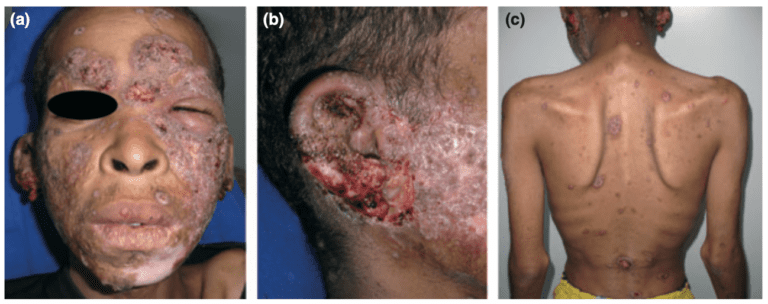
Fotos A, B e C: Lesões de superfície ulcerada e/ou com crosta acometendo a toda a face. Na orelha direita observa-se lesão ulcerada destrutiva. Na região do dorso notam-se lesões cutâneas de superfície ulcerada e/ou com crosta espalhadas. Paciente, 27 anos, gênero masculino, trabalhador rural. (Fonte: Garcia, N.G., Oliveira, D.T., Pereira, A.A.C., Magalhães, E.M.S., Hanemann, J.A.C. Extensive cutaneous lesions in paracoccidioidomycosis successfully treated with itraconazole and b-glucan. International Journal of Dermatology 2013).
Diagnóstico da Paracoccidioidomicose Oral
O diagnóstico da paracoccidioidomicose não deve ser feito apenas com base nos aspectos clínicos, pois muitas vezes pode ser confundida com o câncer de boca ou vice-versa.
Neste caso, indica-se a realização de exames complementares como citologia esfoliativa ou biópsia.
Tratamento da Paracoccidioidomicose Oral
Se não tratada, a paracoccidioidomicose pode ser fatal.
Os medicamentos mais utilizados são os derivados sulfamídicos, trimetropima, anfotericina B e derivados azólicos.
O tratamento é sempre prolongado e não assegura a eliminação total do fungo, que pode ficar inativo por um determinado período.
Diante da identificação de uma lesão bucal, após realizado um exame complementar e estabelecido o diagnóstico, recomenda-se encaminhar o paciente a um médico para que seja feito um tratamento multidisciplinar.
Como prevenir Paracoccidioidomicose?
Como forma de prevenção, recomenda-se que trabalhadores rurais utilizem equipamentos de proteção individual como máscaras e luvas, além de evitarem o hábito de colocar capim ou gravetos na boca.
Histoplasmose oral
A Histoplasmose é causada pelo fungo dimórfico Histoplasma capsulatum, o qual é encontrado na forma de esporos nas fezes de pássaros e morcegos.
Assim como a paracoccidioidomicose, este é transmitido ao homem por meio da inalação dos esporos.
Manifestações clínicas da Histoplasmose
Na maioria dos casos os indivíduos contaminados não desenvolvem sintomas da doença, pois a sua intensidade depende do estado imunológico do paciente, da quantidade de esporos inalados e da cepa do Histoplasma capsulatum.
Sendo assim a manifestação clínica da doença pode ser classificada como:
- Assintomática: a infecção é descoberta por acaso, em exames realizados para outros fins;
- Subaguda: ocorre infecção pulmonar sintomática com baixo número de esporos, sendo os sintomas semelhantes aos de uma gripe comum;
- Aguda: os sintomas são um pouco mais intensos, apresentando febre, tosse seca e cansaço;
- Crônica: mais comum em indivíduos com doenças pulmonares preexistentes, como o enfisema pulmonar, dentre outras. Os sintomas são semelhantes aos da tuberculose, sendo tosse, perda de peso, febre, dispneia etc.; os exames radiográficos apresentam infiltração e cavitação nos lobos pulmonares superiores;
- Disseminada: presença de foco extrapulmonar, apresentando-se como uma forma progressiva da doença. Ocorre com mais frequência em pacientes HIV positivos e/ou imunossuprimidos. As lesões podem acometer baço, glândulas suprarenais, fígado, rins e cavidade bucal.
Quais são as manifestações orais da Histoplasmose?
As manifestações bucais são pouco comuns, mas podem ser a primeira manifestação da doença, sendo:
- lesões ulceradas, papulares ou nodulares, granulomatosas ou em placa, sintomáticas e com algumas semanas de evolução.
- podem ocorrer na língua, palato e mucosa jugal, sendo menos frequentes na região da gengiva e lábios.
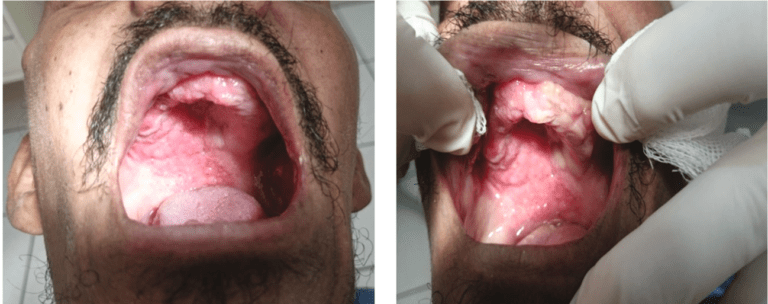
Fotos A e B: Lesões eritematosas, ulceradas, destrutivas, sintomáticas, com dois meses de duração, acometendo região de rebordo alveolar e palato. Paciente, 46 anos, gênero masculino, trabalhador rural. (Fonte: De Freitas Filho, S.A. J., Garcia, N.G., de Souza, M.C., Oliveira, D.T. A Case of Oral Histoplasmosis Concomitant with Pulmonary Tuberculosis. Case Reports in Dentistry. 2019).
Diagnóstico da Histoplasmose
O diagnóstico da histoplasmose pode ser feito associando os aspectos clínicos com exames complementares como bióspia, testes sorológicos, dentre outros.
Tratamento da Histoplasmose
O tratamento na forma sistêmica ou disseminada da doença é geralmente feito com anfotericina B por via endovenosa ou com derivados imidazólicos por via oral.
Entre eles está o Itraconazol, que se mostra mais eficaz na maioria dos casos.
Dependendo do grau de imunodeficiência do paciente e da disseminação da doença, há necessidade de internação do paciente.
Diante da identificação de uma lesão bucal, após realizado um exame complementar e estabelecido o diagnóstico, recomenda-se encaminhar o paciente a um médico para que seja feito um tratamento multidisciplinar.
Como prevenir Histoplasmose?
Como forma de prevenção, recomenda-se que trabalhadores rurais utilizem equipamentos de proteção individual como máscaras e luvas.
Importante salientar que, mesmo quando sua manifestação clínica é localizada exclusivamente na cavidade bucal, como ocorre com a candidíase, uma infecção fúngica se não tratada pode evoluir para uma manifestação clínica generalizada, comprometendo o organismo do paciente como um todo.
Nesse sentido, o cirurgião-dentista possui importante papel no diagnóstico precoce da doença, tratamento odontológico adequado e encaminhamento do paciente a um médico especialista.
Conclusão – a importância do dentista no diagnóstico de infecções fúngicas
O dentista possui um papel importante no diagnóstico, prevenção e tratamento de infecções fúngicas bucais.
A identificação precoce de sinais e sintomas contribui para a identificação de doenças orais e de condições sistêmicas que impactam na qualidade de vida do paciente e se não tratadas, podem causar quadros graves, sendo fundamental o acompanhamento multidisciplinar do paciente para promover o sucesso clínico.
Gostou deste conteúdo? Aproveite para avaliar e compartilhar com colegas da área odontológica!
Quer ler mais artigos sobre manifestações bucais e patologias aqui? Talvez você se interesse por:
- Manifestações Bucais de Infecções Sexualmente Transmissíveis
- Lesões fundamentais na mucosa oral
- Manifestações Bucais de Doenças Gastrointestinais
Quer garantir os melhores produtos e equipamentos, com as melhores condições do mercado? Acesse o site da Dental Speed e garanta já!
Referências bibliográficas:
- Almeida, O. P. Patologia Oral. ABENO: Odontologia Essencial: parte básica. Artes Médicas, São Paulo, 2016.
- Boraks, S. Semiotécnica, Diagnóstico e Tratamento das Doenças da Boca. ABENO: Odontologia Essencial: parte básica. Artes Médicas, São Paulo, 2013.
- Garcia, N.G., Oliveira, D.T., Pereira, A.A.C., Magalhães, E.M.S., Hanemann, J.A.C. Extensive cutaneous lesions in paracoccidioidomycosis successfully treated with itraconazole and b-glucan. International Journal of Dermatology 2013.
- De Freitas Filho, S.A. J., Garcia, N.G., de Souza, M.C., Oliveira, D.T. A Case of Oral Histoplasmosis Concomitant with Pulmonary Tube







Deixe um comentário